- Partilhar artigo
- ...
Entre 2010 e 2014, a despesa do SNS com medicamentos caiu 20%.
Em Fevereiro passado foi possível ver em manifestações, em frente ao Parlamento, tarjas a dizer "Plataforma Hepatite C: Não Queremos Morrer". Também José Carlos Saldanha, doente hepático há 19 anos, interrompeu a Comissão Parlamentar de Saúde em que estava presente o ministro da Saúde, Paulo Macedo, pedindo para que o deixassem viver. Em causa estava o sofosbuvir, da Gilead, que com indicação para a Hepatite C crónica, apresenta uma taxa superior de cura, menores efeitos secundários e menor tempo de tratamento. Em doentes com o genótipo I da doença, o sofosbuvir promete ser revolucionário, registando uma taxa de cura de 90% aos 3 meses face a 66% com o anterior standard de tratamento.
Estes episódios e o que se seguiu com a negociação e o acordo para a sua comparticipação por parte do SNS marca um novo tempo. "O caso dos medicamentos para a Hepatite C pode representar uma mudança de paradigma para o sector do medicamento" refere Eurico Castro Alves, presidente do Infarmed. Acrescenta que "pela primeira vez, temos um programa de investimento terapêutico que tem como critério base a obtenção de resultados. Quer isto dizer que a remuneração terá em conta a real efectividade do tratamento". Este episódio teve "um carácter verdadeiramente estruturante deste programa em termos de Saúde Pública" até porque a contratualização por objectivos passa a ser a regra preferencial.
A pressão dos custos da inovação
Entre 2010 e 2014 a despesa do SNS com medicamentos caiu 20%, ou seja 516 milhões de euros. O Estado investiu, em 2014, 197 milhões de euros em medicamentos inovadores, o que duplica o valor no ano anterior que foi de 89 milhões. Os gastos com medicamentos nos hospitais aumentaram 8,7% no primeiro trimestre de 2015 devido aos medicamentos inovadores.
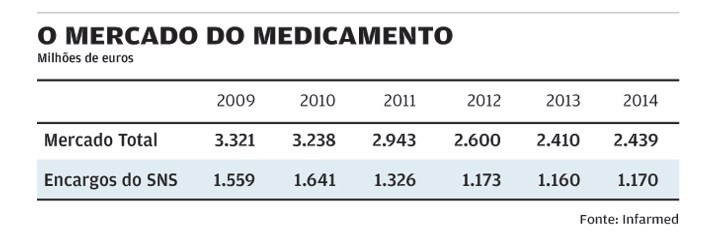
Estes números mostram que, como diz Eurico Castro Alves, "os orçamentos dos países, este não é um problema exclusivamente nacional, vão continuar sob uma crescente pressão, especialmente devido aos elevados custos da inovação". João Almeida Lopes, presidente da Apifarma, refere que os medicamentos inovadores representam muitas vezes, "uma revolução contra doenças até agora incuráveis". Por isso, acrescenta, "há um conjunto de custos normalmente associados a estas doenças, como tratamentos prolongados, cirurgias, transplantes, etc., que vão deixar de ser necessários para esses doentes". Vítor Virgínia adianta que um estudo de Frank Lichtenberg em que se relaciona o acesso à inovação com o seu impacto na saúde e no sistema de saúde "conclui-se, por exemplo, que os medicamentos inovadores introduzidos em Portugal na área da oncologia permitiram ganhar 26.645 anos de vida e que associada à inovação foi possível reduzir a taxa de internamentos hospitalares em mais de 2%". Embora seja difícil estimar, alguns estudos apontam que cerca de 75% do aumento da esperança média de vida entre 2000 e 2009 nos países mais desenvolvidos se tenha ficado a dever ao acesso e utilização de fármacos inovadores.
Um estudo recente do Boston Consulting Group refere que até Setembro de 2014, apenas 29% dos medicamentos com autorização de introdução no mercado (AIM) entre 2010 e 2012 foram comparticipados (comparando com 78% em Espanha ou 90% na Dinamarca). Além disso dizia que entre 2007 e 2011, o tempo médio entre o processo de avaliação prévia e a comparticipação de medicamentos hospitalares foi de 481 dias.
O Infarmed contesta esta visão, que no entanto é partilhada pela Apifarma. Segundo o Infarmed, a análise de um medicamento é feita para se chegar aos custos reais e aos benefícios de cada medicamento, nomeadamente face à oferta pré-existente, segundo três vertentes: técnica, terapêutica e económica. "Trata-se de um processo muito complexo, sempre orientado por dois princípios fundamentais: fazer chegar a inovação terapêutica a quem dela necessita, e garantir as melhores condições para o SNS" explica Eurico Castro Alves. Adianta que "independentemente do tempo necessário à avaliação e negociação, os hospitais podem submeter pedidos de autorização de utilização especial ao Infarmed, caso entendam que é necessário administrar o medicamento a determinado doente. Este procedimento tem natureza urgente, pelo que usualmente a resposta é dada numa semana. Isto significa que o interesse dos doentes está sempre acautelado".
No total existem no mercado cerca 16 mil medicamentos e 600 mil dispositivos médicos e foram vendidas em 2014 cerca de 245 milhões de embalagens de medicamentos. Neste mercado os genéricos continuam a fazer o seu caminho de conquista de mercado. "Nos primeiros quatro meses deste ano, os genéricos apresentaram uma quota de 46,9% do mercado, embora no mercado concorrencial, aquele em que existe opção, de facto, entre medicamentos genéricos e de marca, essa quota seja já de 64,4%. Estes valores representam um crescimento de cerca de um ponto percentual relativamente ao período homólogo" refere Eurico Castro Alves.
_______________________________________________________
Quais são os principais factores para chegar ao preço
Não são só as margens das farmacêuticas que encarecem os medicamentos. Existem aos custos de I&D, o período cada vez mais curto de protecção das patentes, a mudança de paradigma dos tratamentos e o sistema de referenciação de preços.
O que é torna os medicamentos inovadores tão caros? Normalmente refere-se como principal factor as margens da indústria farmacêutica face aos seus custos de produção. Mas como refere um estudo do Boston Consulting Group, este "é apenas um dos elementos determinantes nos preços dos medicamentos e é mais determinante em fármacos menos inovadores como os genéricos". No caso dos fármacos inovadores, há mais razões que explicam o preço diz o BCG.
O primeiro é o elevado custo da investigação e desenvolvimento (I&D). Nos últimos 60 anos, a produtividade da investigação farmacêutica caiu para metade a cada 10 anos apesar dos esforços para reduzir os custos e aumentar a produtividade de I&D. Estima-se em 1,96 mil milhões de dólares o custo médio actual de uma molécula introduzida no mercado, quando há 15 anos esse custo era de mil milhões de dólares.
Em segundo lugar o período de protecção de patentes é de cerca de 20 anos desde o momento da identificação da molécula. A prática clínica é cautelosa na adopção de novos fármacos. Os preços de novos medicamentos reflectem o período real que as farmacêuticas dispõem para recuperar o investimento em I&D.
O terceiro factor está no facto de os universos de doentes serem cada vez mais reduzidos. "Nas últimas duas décadas, a inovação tem evoluído e focado em patologias com incidências inferiores e em tratamentos mais personalizados e com esquemas terapêuticos mais cómodos, que permitem melhores resultados ". Tem benefícios para os doentes, mas traduz-se num volume de unidades vendidas e o custo de tratamento por doente reflecte este volume mais reduzido.
O preço no retalho está relacionado com o sistema internacional de preços de referência, metodologia que se aplica em 24 países da União Europeia. Em Portugal, o preço no retalho é formado como a média do preço praticado para aquele fármaco nos países europeus que servem de referência para o sistema português que são a Espanha, a França e a Eslovénia.
Este sistema de preços tem vantagens mas também efeitos perversos. Por exemplo, Portugal é referência para a Alemanha, Espanha e Itália, países de elevada dimensão e com riqueza superior e que somados representam um mercado 60 vezes superior ao nacional. O que coloca um problema, pois "o sistema de referenciação de preços determina que se uma empresa farmacêutica aceitar reduzir os preços num país, tem de estar disponível a aceitar a mesma redução em todos os países para os quais esse país é referência".
Vítor Vírgínia, director-geral da MSD Portugal, coloca alguns matizes e lembra que, nas discussões entre as autoridades de saúde e as farmacêuticas, "são sempre consideradas questões como o custo de desenvolvimento dos medicamentos e a escala potencial de utilização mas também as condições de cada sistema de saúde". Por isso, diz, que "não é segredo para ninguém que, por exemplo, os medicamentos são mais caros nos EUA do que em muitos países europeus e, nomeadamente, em Portugal".
Em Fevereiro passado foi possível ver em manifestações, em frente ao Parlamento, tarjas a dizer "Plataforma Hepatite C: Não Queremos Morrer". Também José Carlos Saldanha, doente hepático há 19 anos, interrompeu a Comissão Parlamentar de Saúde em que estava presente o ministro da Saúde, Paulo Macedo, pedindo para que o deixassem viver. Em causa estava o sofosbuvir, da Gilead, que com indicação para a Hepatite C crónica, apresenta uma taxa superior de cura, menores efeitos secundários e menor tempo de tratamento. Em doentes com o genótipo I da doença, o sofosbuvir promete ser revolucionário, registando uma taxa de cura de 90% aos 3 meses face a 66% com o anterior standard de tratamento.
Estes episódios e o que se seguiu com a negociação e o acordo para a sua comparticipação por parte do SNS marca um novo tempo. "O caso dos medicamentos para a Hepatite C pode representar uma mudança de paradigma para o sector do medicamento" refere Eurico Castro Alves, presidente do Infarmed. Acrescenta que "pela primeira vez, temos um programa de investimento terapêutico que tem como critério base a obtenção de resultados. Quer isto dizer que a remuneração terá em conta a real efectividade do tratamento". Este episódio teve "um carácter verdadeiramente estruturante deste programa em termos de Saúde Pública" até porque a contratualização por objectivos passa a ser a regra preferencial.
A pressão dos custos da inovação
Entre 2010 e 2014 a despesa do SNS com medicamentos caiu 20%, ou seja 516 milhões de euros. O Estado investiu, em 2014, 197 milhões de euros em medicamentos inovadores, o que duplica o valor no ano anterior que foi de 89 milhões. Os gastos com medicamentos nos hospitais aumentaram 8,7% no primeiro trimestre de 2015 devido aos medicamentos inovadores.

Estes números mostram que, como diz Eurico Castro Alves, "os orçamentos dos países, este não é um problema exclusivamente nacional, vão continuar sob uma crescente pressão, especialmente devido aos elevados custos da inovação". João Almeida Lopes, presidente da Apifarma, refere que os medicamentos inovadores representam muitas vezes, "uma revolução contra doenças até agora incuráveis". Por isso, acrescenta, "há um conjunto de custos normalmente associados a estas doenças, como tratamentos prolongados, cirurgias, transplantes, etc., que vão deixar de ser necessários para esses doentes". Vítor Virgínia adianta que um estudo de Frank Lichtenberg em que se relaciona o acesso à inovação com o seu impacto na saúde e no sistema de saúde "conclui-se, por exemplo, que os medicamentos inovadores introduzidos em Portugal na área da oncologia permitiram ganhar 26.645 anos de vida e que associada à inovação foi possível reduzir a taxa de internamentos hospitalares em mais de 2%". Embora seja difícil estimar, alguns estudos apontam que cerca de 75% do aumento da esperança média de vida entre 2000 e 2009 nos países mais desenvolvidos se tenha ficado a dever ao acesso e utilização de fármacos inovadores.
Um estudo recente do Boston Consulting Group refere que até Setembro de 2014, apenas 29% dos medicamentos com autorização de introdução no mercado (AIM) entre 2010 e 2012 foram comparticipados (comparando com 78% em Espanha ou 90% na Dinamarca). Além disso dizia que entre 2007 e 2011, o tempo médio entre o processo de avaliação prévia e a comparticipação de medicamentos hospitalares foi de 481 dias.
Um novo consenso para a Saúde
O princípio da equidade de acesso, em que cada um tem o tratamento de que realmente necessita, "é algo de que não devemos abdicar" diz Eurico Castro Alves. "Mas para que isso continue a ser possível, no quadro das evidentes restrições orçamentais, será necessário tomar decisões, eventualmente difíceis, mas que, por isso mesmo, devem ser consensualizadas" conclui o presidente do Infarmed.
"Defendo, por isso, um entendimento de longo prazo, que envolva, não apenas os "players" do sector, mas igualmente os decisores, as forças políticas. Deve mesmo ser uma dinâmica que ultrapasse fronteiras, nomeadamente a nível europeu". refere Eurico Castro Alves.
Por sua vez João Almeida Lopes refere que, "saber gerir o impacto que estes medicamentos inovadores colocam à Saúde e à Segurança Social é uma discussão que deve ser feita, de forma a garantir a sustentabilidade dos sistemas de saúde e o acesso dos doentes aos medicamentos. Os modelos de orçamento da Saúde têm de ser discutidos e repensados e, eventualmente, avançar-se para orçamentos plurianuais, centrando realmente a Saúde no doente".
Também Vítor Virgínia, director-geral da MSD Portugal, que pretende "ser um parceiro e estamos disponíveis para trabalhar com todos os interlocutores no sentido da sustentabilidade".
"Defendo, por isso, um entendimento de longo prazo, que envolva, não apenas os "players" do sector, mas igualmente os decisores, as forças políticas. Deve mesmo ser uma dinâmica que ultrapasse fronteiras, nomeadamente a nível europeu". refere Eurico Castro Alves.
Por sua vez João Almeida Lopes refere que, "saber gerir o impacto que estes medicamentos inovadores colocam à Saúde e à Segurança Social é uma discussão que deve ser feita, de forma a garantir a sustentabilidade dos sistemas de saúde e o acesso dos doentes aos medicamentos. Os modelos de orçamento da Saúde têm de ser discutidos e repensados e, eventualmente, avançar-se para orçamentos plurianuais, centrando realmente a Saúde no doente".
Também Vítor Virgínia, director-geral da MSD Portugal, que pretende "ser um parceiro e estamos disponíveis para trabalhar com todos os interlocutores no sentido da sustentabilidade".
O Infarmed contesta esta visão, que no entanto é partilhada pela Apifarma. Segundo o Infarmed, a análise de um medicamento é feita para se chegar aos custos reais e aos benefícios de cada medicamento, nomeadamente face à oferta pré-existente, segundo três vertentes: técnica, terapêutica e económica. "Trata-se de um processo muito complexo, sempre orientado por dois princípios fundamentais: fazer chegar a inovação terapêutica a quem dela necessita, e garantir as melhores condições para o SNS" explica Eurico Castro Alves. Adianta que "independentemente do tempo necessário à avaliação e negociação, os hospitais podem submeter pedidos de autorização de utilização especial ao Infarmed, caso entendam que é necessário administrar o medicamento a determinado doente. Este procedimento tem natureza urgente, pelo que usualmente a resposta é dada numa semana. Isto significa que o interesse dos doentes está sempre acautelado".
No total existem no mercado cerca 16 mil medicamentos e 600 mil dispositivos médicos e foram vendidas em 2014 cerca de 245 milhões de embalagens de medicamentos. Neste mercado os genéricos continuam a fazer o seu caminho de conquista de mercado. "Nos primeiros quatro meses deste ano, os genéricos apresentaram uma quota de 46,9% do mercado, embora no mercado concorrencial, aquele em que existe opção, de facto, entre medicamentos genéricos e de marca, essa quota seja já de 64,4%. Estes valores representam um crescimento de cerca de um ponto percentual relativamente ao período homólogo" refere Eurico Castro Alves.
_______________________________________________________
Quais são os principais factores para chegar ao preço
Não são só as margens das farmacêuticas que encarecem os medicamentos. Existem aos custos de I&D, o período cada vez mais curto de protecção das patentes, a mudança de paradigma dos tratamentos e o sistema de referenciação de preços.
O que é torna os medicamentos inovadores tão caros? Normalmente refere-se como principal factor as margens da indústria farmacêutica face aos seus custos de produção. Mas como refere um estudo do Boston Consulting Group, este "é apenas um dos elementos determinantes nos preços dos medicamentos e é mais determinante em fármacos menos inovadores como os genéricos". No caso dos fármacos inovadores, há mais razões que explicam o preço diz o BCG.
O primeiro é o elevado custo da investigação e desenvolvimento (I&D). Nos últimos 60 anos, a produtividade da investigação farmacêutica caiu para metade a cada 10 anos apesar dos esforços para reduzir os custos e aumentar a produtividade de I&D. Estima-se em 1,96 mil milhões de dólares o custo médio actual de uma molécula introduzida no mercado, quando há 15 anos esse custo era de mil milhões de dólares.
Em segundo lugar o período de protecção de patentes é de cerca de 20 anos desde o momento da identificação da molécula. A prática clínica é cautelosa na adopção de novos fármacos. Os preços de novos medicamentos reflectem o período real que as farmacêuticas dispõem para recuperar o investimento em I&D.
O terceiro factor está no facto de os universos de doentes serem cada vez mais reduzidos. "Nas últimas duas décadas, a inovação tem evoluído e focado em patologias com incidências inferiores e em tratamentos mais personalizados e com esquemas terapêuticos mais cómodos, que permitem melhores resultados ". Tem benefícios para os doentes, mas traduz-se num volume de unidades vendidas e o custo de tratamento por doente reflecte este volume mais reduzido.
O preço no retalho está relacionado com o sistema internacional de preços de referência, metodologia que se aplica em 24 países da União Europeia. Em Portugal, o preço no retalho é formado como a média do preço praticado para aquele fármaco nos países europeus que servem de referência para o sistema português que são a Espanha, a França e a Eslovénia.
Este sistema de preços tem vantagens mas também efeitos perversos. Por exemplo, Portugal é referência para a Alemanha, Espanha e Itália, países de elevada dimensão e com riqueza superior e que somados representam um mercado 60 vezes superior ao nacional. O que coloca um problema, pois "o sistema de referenciação de preços determina que se uma empresa farmacêutica aceitar reduzir os preços num país, tem de estar disponível a aceitar a mesma redução em todos os países para os quais esse país é referência".
Vítor Vírgínia, director-geral da MSD Portugal, coloca alguns matizes e lembra que, nas discussões entre as autoridades de saúde e as farmacêuticas, "são sempre consideradas questões como o custo de desenvolvimento dos medicamentos e a escala potencial de utilização mas também as condições de cada sistema de saúde". Por isso, diz, que "não é segredo para ninguém que, por exemplo, os medicamentos são mais caros nos EUA do que em muitos países europeus e, nomeadamente, em Portugal".

